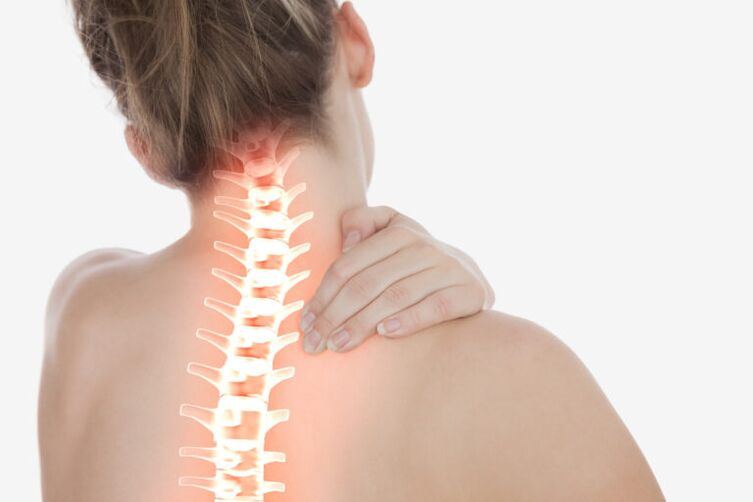
Osteochondroza szyjna lub osteochondroza kręgosłupa szyjnego jest powszechną chorobą pracowników wiedzy. Szybko postępująca choroba. To właśnie z osteochondrozą szyjną, powikłaną rozwojem przepuklin dyskowych, wiąże się wzrost częstości wczesnych udarów. Do diagnozy wymagane jest badanie MRI.
Czym jest osteochondroza szyjna?
Osteochondroza szyjna jest częstą przyczyną bólu szyi, bólu głowy, skoków ciśnienia, bólu barku, drętwienia palców, bólu pod łopatką. Obecnie częstość występowania osteochondrozy szyjnej znacznie wzrosła, ponieważ wzrosła rola komputera w naszym życiu.
Jednak upadek lub uraz może stymulować początek osteochondrozy, a zwyrodnienie (zużycie) krążków międzykręgowych z czasem może prowadzić do objawów.
Objawy
Oprócz umiarkowanego lub łagodnego bólu, uczucia sztywności szyi i, w niektórych przypadkach, upośledzenia ruchomości, wielu pacjentów z osteochondrozą szyjną odczuwa drętwienie, mrowienie, a nawet osłabienie szyi, ramienia lub barku w wyniku chemicznego podrażnienie i uszczypnięcie nerwów w odcinku szyjnym kręgosłupa.
Na przykład, uszczypnięcie korzenia nerwowego w odcinku C6-C7 może spowodować osłabienie mięśnia trójgłowego, barku lub przedramienia, osłabienie mięśni nadgarstka, powodujące "zwisanie" ręki i zmianę wrażliwości środkowego palca.
Osteochondroza szyjna często prowadzi również do rozwoju zwężenia (zwężenia) kanału kręgowego i innych postępujących stanów, takich jak przepuklina międzykręgowa. Jak to się stało?
Osteochondroza to nic innego jak zwyrodnienie struktur kręgowych, spowodowane z reguły naturalnym starzeniem się organizmu. Wraz z wiekiem dochodzi do zgrubienia więzadeł, tworzenia narostów kostnych na kręgach i innych zmian. W przypadku pogrubienia więzadeł kręgosłupa lub pojawienia się narostów kostnych, a także z wielu innych powodów, miejsca na rdzeń kręgowy i nerwy wewnątrz kanału kręgowego. Ten stan nazywa się zwężeniem, czylizwężenie kanału kręgowego. Poważne zwężenie kanału kręgowego może prowadzić do ucisku korzeni nerwowych lub nawet samego rdzenia kręgowego.
Przepuklina międzykręgowa jest również w większości przypadków konsekwencją zwyrodnienia. Krążki międzykręgowe pełnią funkcję amortyzatorów tarcia między kręgami, zapobiegając w ten sposób ich zniszczeniu. Z biegiem czasu dysk traci wilgoć i składniki odżywcze, spłaszcza się, staje się bardziej kruchy i mniej elastyczny. W rezultacie w pierścieniu może powstać pęknięcie, przez które część jądra miażdżystego wyciska się do kanału kręgowego. Ten stan nazywa się przepukliną międzykręgową. Jeśli przepuklina międzykręgowa uciska pobliski korzeń nerwowy, pojawia się zespół bólowy i/lub odpowiadające mu objawy neurologiczne.
Diagnostyka
Pomyślna diagnoza osteochondrozy szyjki macicy rozpoczyna się od konsultacji lekarskiej. Lekarz zbiera historię medyczną pacjenta i przeprowadza badanie fizyczne w celu sprawdzenia ruchomości i wrażliwości szyi. Podczas badania pacjent może zostać poproszony o wykonanie określonych ruchów i zrelacjonowanie, jak zmieniają się objawy bólowe (nasilają się lub zmniejszają).
Jeśli badanie wykaże, że potrzebne są dalsze badania, lekarz może zalecić wykonanie badań radiologicznych, takich jak radiografia, rezonans magnetyczny (MRI) lub tomografia komputerowa (CT). Te badania diagnostyczne, o różnym stopniu wiarygodności, mogą potwierdzić obecność i lokalizację osteochondrozy, a także zidentyfikować inne stany (na przykład zwapnienia lub zapalenie stawów), które mogą być przyczyną objawów pacjenta.
Obecnie najlepszą opcją do badania radiograficznego jest MRI, ponieważZa pomocą rezonansu magnetycznego można uzyskać wysokiej jakości szczegółowe obrazy nie tylko tkanki kostnej, jak w radiografii, ale także tkanek miękkich kręgosłupa, w tym mięśni, więzadeł, naczyń, nerwów i krążków międzykręgowych. CT jest zwykle przepisywane, jeśli istnieją jakiekolwiek przeciwwskazania do MRI, z których głównym jest obecność metalowych konstrukcji lub urządzeń w ciele (sztuczne stawy, rozruszniki serca itp. ). Jakość skanów CT jest niższa niż jakość skanów MRI, ale mogą one również pokazać stan tkanek miękkich kręgosłupa.
Leczenie osteochondrozy szyjki macicy
Zachowawcze (bez operacji) leczenie osteochondrozy jest zawsze zalecane jako podstawowa strategia, a interwencję chirurgiczną rozważa się tylko wtedy, gdy złożone leczenie zachowawcze przez co najmniej sześć miesięcy nie przyniosło rezultatów lub jeśli ból i inne objawy znacząco zakłócają codzienną rutynę pacjenta. .
Metody stosowane w zachowawczym leczeniu osteochondrozy szyjki macicy mogą obejmować:
- trakcja kręgosłupa (trakcja). Stosowane ostatnio bezobciążeniowe metody trakcji kręgosłupa pozwalają całkowicie usunąć powikłania tej metody leczenia, bez których nie może się obejść trakcję z obciążeniem. Wraz ze wzrostem odległości międzykręgowej poprawia się odżywianie wszystkich krążków międzykręgowych, znika zespół bólowy.
- Gimnastyka korekcyjna Gimnastyka korekcyjna może poprawić ruchomość odcinka kręgosłupa. W ruchomym odcinku kręgów przepukliny i występy nie rosną ani nie tworzą się, ponieważ krążki międzykręgowe pełnią swoją funkcję.
- masaże.
- terapia lekowa. Obejmuje NLPZ (niesteroidowe leki przeciwzapalne) i środki przeciwbólowe. W większości przypadków terapia lekowa ma niewielki lub żaden tymczasowy efekt.
- gorsety szyjne, poduszki ortopedyczne. Można je polecić do stabilizacji odcinka szyjnego kręgosłupa i zmniejszenia nacisku na korzeń nerwu po urazach i złamaniach kręgosłupa.
Chirurgiczne leczenie osteochondrozy szyjki macicy
Jeśli po sześciu miesiącach leczenia zachowawczego nie ma znaczącej ulgi, a codzienna rutyna staje się dla pacjenta utrudniona, można rozważyć operację. Zazwyczaj w przypadku osteochondrozy szyjnej wykonuje się zabieg zwany fuzją kręgosłupa w celu unieruchomienia dotkniętego odcinka kręgu. Operacja ta obejmuje usunięcie krążka międzykręgowego, odbarczenie korzenia nerwowego i umieszczenie implantu kostnego lub metalowego w celu utrzymania lub stworzenia normalnej przestrzeni dyskowej i stabilizacji segmentu kręgosłupa.
Z reguły usztywnienie kręgosłupa wykonuje się na jednym odcinku kręgu, w rzadkich przypadkach można rozważyć wykonanie operacji na dwóch odcinkach kręgów. Tak czy inaczej, pacjent musi wiedzieć, że operacja mająca na celu złagodzenie objawów bólu szyi jest znacznie mniej prawdopodobna, aby doprowadzić do pozytywnych wyników niż podobna operacja w celu złagodzenia bólu ramienia z osteochondrozą szyjną. Dlatego też, jeśli ból szyi jest głównym lub jedynym objawem, usztywnienie kręgosłupa powinno być zalecane tylko w ostateczności lub jeśli wszystkie konserwatywne metody leczenia zostały wypróbowane i zawiodły. Jeśli przestrzeni dyskowej nie można zidentyfikować jako najbardziej prawdopodobnego źródła bólu szyi, najlepiej unikać operacji, nawet jeśli leczenie zachowawcze nie zapewnia znaczącej ulgi w bólu. Ponadto nie zapominaj, że operacja kręgosłupa może być obarczona dość poważnymi konsekwencjami zarówno w obszarze operowanym (zakażenie miejscowe, odrzucenie implantu itp. ), Jak i dla całego ciała (skrzepy krwi, reakcje alergiczne na leki itp. ) ) . Dlatego przed podjęciem decyzji o leczeniu operacyjnym konieczne jest omówienie wszystkich szczegółów operacji bezpośrednio z chirurgiem, który ją wykona. Należy również zauważyć, że operacja kręgosłupa szyjnego najczęściej prowadzi pacjenta do niepełnosprawności kręgosłupa.
Czym jest osteochondroza szyjna?
Oficjalna medycyna interpretuje osteochondrozę jako zmianę zwyrodnieniowo-dystroficzną krążków międzykręgowych.
Z jakiej części kręgosłupa znajdują się te dyski, podano również definicję choroby.
Rozważmy konkretnie objawy osteochondrozy szyjnej, która odpowiada za prawie 80% wszystkich schorzeń naszego kręgosłupa.
Smutnym faktem jest to, że choroba dotyka kategorii pacjentów w wieku od 30 do 50 lat, czyli w kwiecie wieku.
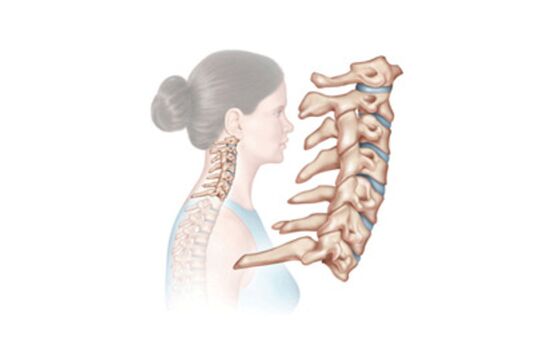
U młodych ludzi choroba działa jako samodzielna dolegliwość, w starszym wieku jest już patologią, która rozwinęła się na tle innych chorób stawów.
Jak rozwija się choroba?
Dla każdej części kręgosłupa charakterystyczny jest etapowy rozwój choroby. Osteochondroza szyjki macicy nie wykracza poza te ramy, dlatego warto szczegółowo zastanowić się nad każdym z jej etapów.
- W początkowej fazie dochodzi do stopniowego niszczenia krążków międzykręgowych. Pomiędzy nimi znajduje się pierścień włóknisty, w którym pojawiają się pęknięcia, prowadzące do zmniejszenia elastyczności i wytrzymałości samych krążków. Kurczą się i ściskają korzenie nerwowe.
- Drugi etap jest konsekwencją nietraktowanego pierwszego etapu. Początkowe niszczenie krążków przechodzi w postać przewlekłą, dochodzi do zagęszczenia tkanek, obserwuje się przemieszczenia kręgów szyjnych. Na tym etapie często rozwija się zespół spadającej głowy.
- W trzecim etapie nasilają się odczucia bólowe, pojawiają się ciągłe bóle głowy, utrata wrażliwości kończyn górnych, dręczenie szyjnego „lumbago". Wynika to z faktu, że włóknisty pierścień na tym etapie jest prawie całkowicie zniszczony.
Często dochodzi do zmniejszenia odczuć bólowych osteochondrozy szyjnej trzeciego stopnia. Dzieje się tak w momencie, gdy tkanka chrzęstna znika i nie ma co boleć.

Powoduje
Biorąc pod uwagę ogólne występowanie osteochondrozy, lekarze zaczęli uważnie badać jej przyczyny. Zidentyfikowano wiele negatywnych czynników, ale nie ma ostatecznej listy. Oto te, które zostały ogłoszone do tej pory:
- Siedzący tryb życia;
- wszelkiego rodzaju zatrucia i infekcje;
- świetna aktywność fizyczna;
- palenie;
- stałe podnoszenie ciężarów;
- stres i napięcie nerwowe;
- niewygodne buty lub nieregularna stopa powodująca niepotrzebny nacisk na kręgosłup;
- niewłaściwe odżywianie;
- częsta hipotermia i narażenie na złą pogodę;
- zmiany związane z wiekiem;
- uraz kręgosłupa;
- słaba dziedziczność;
- ostra odmowa trenowania, jeśli wcześniej robili to od dłuższego czasu.
Po zapoznaniu się z przyczynami staje się oczywiste, że osteochondroza szyjna może pojawić się w każdym wieku. A jeśli na początku objawy osteochondrozy są nieznaczne i naznaczone rzadkimi napadami bólu, to z czasem okazuje się, że nie da się też skręcić szyi i ciężko przechylić głowę. A to nie jedyne niebezpieczeństwa choroby.
Jakie jest niebezpieczeństwo choroby
Nasza szyja jest świetnym pracownikiem. Jest zaangażowana przez cały dzień, a jej małe kręgi ze stoickim spokojem wytrzymują wszystkie nasze skręty i przechylenia głowy. Jeśli kości są przemieszczone, nerwy są ściskane, a naczynia krwionośne ściskane, a tętnica kręgowa, która jest odpowiedzialna za odżywianie mózgu, przechodzi również przez kręgosłup szyjny. Tętnica zostaje ściśnięta, korzeń nerwu zostaje ściśnięty i rozpoczyna się proces zapalny.

Do czego to prowadzi? Udar kręgosłupa, niedokrwienie, przepuklina międzykręgowa - to poważne konsekwencje osteochondrozy szyjnej. Dodajemy tutaj ogólny spadek ruchomości i powstawanie osteofitów. W rezultacie mamy niepełnosprawność grożącą całkowitym unieruchomieniem. Przy tak rozczarowujących prognozach ważne jest, aby szybko rozpoznać objawy osteochondrozy szyjki macicy.
Objawy

Najkrótszym sposobem identyfikacji osteochondrozy są skargi pacjenta. Więc o jakich odczuciach mówi osoba, jeśli jej kręgi szyjne są zniszczone? Obraz choroby wygląda tak:
- zawroty głowy;
- Silne bóle głowy;
- „Muchy" i kolorowe plamy w oczach na tle bólu głowy;
- ból podczas skręcania, podnoszenia ciężarów;
- ból promieniujący do innych narządów (obszar serca, inne narządy).
Czasami oznaki osteochondrozy można zaliczyć do innych chorób, ale nie można ich zignorować, nawet jeśli są tymczasowe.
Diagnostyka i leczenie
Kontynuując odczucia pacjenta, neurolog przystępuje do dokładniejszego rozpoznania choroby. Kilka lat temu w arsenale lekarzy do rozpoznawania osteochondrozy znajdowały się tylko zdjęcia rentgenowskie. Obecnie aktywnie wykorzystuje się tomografię komputerową i rezonans magnetyczny. Pozwalają dokładnie określić stadium choroby.
Po ocenie otrzymanego obrazu specjalista wertebroneurolog zaleci niezbędne leczenie. Pierwszą rzeczą, jaką robi lekarz, jest złagodzenie bólu, a następnie obrzęków i stanów zapalnych. W celu złagodzenia bólu stosuje się takie leki przeciwzapalne. Jak pamiętamy, ucisk tętnicy kręgowej zaburza dopływ mózgu, co oznacza, że należy go poprawić. Odbywa się to za pomocą środków zwiotczających mięśnie.

Wiedząc, że objawy i leczenie osteochondrozy szyjki macicy dotyczą kręgosłupa, masaże i ćwiczenia fizjoterapeutyczne są koniecznie uwzględnione w kompleksie środków poprawiających zdrowie. Masaż wykonywany jest przez profesjonalistę oraz przez samego pacjenta. Istnieją również specjalne ćwiczenia mające na celu rozwój kręgów szyjnych i przywrócenie ich ruchomości.



















